Сравнительная характеристика различных методик чрескожных желчеотводящих вмешательств у больных механической желтухой
АННАЛЫ ХИРУРГИЧЕСКОЙ ГЕПАТОЛОГИИ. ТОМ 8. №2. 2003. С.14-18
В.Г. Ившин О.Д. Лукичев Ю.И. Макаров Г.А. Старченко А.Ю. Якунин И.В. Малафеев
1207 больным с механической желтухой различной этиологии в качестве первого этапа лечения выполнили декомпрессию билиарного тракта при помощи чрескожной чреспеченочной холецисто- или холангиостомии под рентгеноскопическим и ультразвуковым контролем. В 374 вмешательствах использовали традиционные методики: Сельдингера и стилет-катетером, в 1087 - разработанную методику.
При применении традиционных методик чрескожного дренирования катетеризировать желчные протоки не удалось 24(7,3%) раза у 21 больного, желчный пузырь - у 1(2,2%) больного. После вмешательств возникло 65(17,3%) осложнений, в том числе 44(1 1,8%) тяжёлых. В связи с развившимися осложнениями 37(1 1,4%) больных были оперированы. Вследствие осложнений умерли 29(8,9%) человек.
При применении разработанной методики катетеризировать желчевыводящие пути не удалось у 16(1,7%) больных. После 1087 желчеотводящих вмешательств, успешно выполненных по разработанной методике, возникло 74(6,9%) осложнений, в том числе 24(2,2%) тяжелых. В связи с осложнениями было оперировано 14 (1,3%) больных. 0сложнения послужили причиной смерти 12 (1,1%) человек.
Введение
Лечение больных с механической желтухой остается актуальной проблемой абдоминальной хирургии. При развитии обтурации желчных путей, с последующим холангитом и печеночной недостаточностью оперативное лечение весьма рискованно и сопровождается высокой летальностью. Послеоперационная летальность при неопухолевой желтухе составляет 5,6 - 6,3% [1, 3, 12], при опухолевой желтухе - 10,6 - 25,7% [2, 7, 10, 13, 18]. Из-за тяжести состояния больных летальность после паллиативных операций может быть выше, чем после радикальных [13].
Высокая летальность вследствие печеночной недостаточности после операций, проведенных на фоне длительной желчной гипертензии, диктует необходимость выполнения декомпрессии желчных путей для восстановления функции печени и нормализации гомеостаза [4, 6, 9, 15, 17].
В последние годы отмечается возросший интерес к применению чрескожных чреспеченочных лечебно-диагностических процедур у больных с механической желтухой. Однако используемые в настоящее время методики чрескожного дренирования сопровождаются большим количеством неудач - 1,7 - 24% [8, 16], осложнений - 5,4 - 74% (в том числе тяжелых 2,7-11%) [3,4, 17] и высоким показателем летальности от осложнений -0,8-15,5% [3, 8, 14], что сдерживает распространение метода.
В связи с этим остается актуальной проблема усовершенствования инструментария, повышения надежности и безопасности методики катетеризации желчевыводящих путей.
Материал и методыС 1984 по 2001 г. в Тульской областной больнице и Тульском центре хирургии печени, желчных путей и поджелудочной железы 1207 больным с механической желтухой различной этиологии в качестве первого этапа лечения выполнили декомпрессию билиарного тракта при помощи чрескожной чреспеченочной холецисто или холангиостомии под рентгеноскопическим и ультразвуковым контролем. Для анализа результатов применения чрескожных желчеотводящих вмешательств мы разделили больных на 2 группы.
325 больным, составившим первую группу, дренирование желчевыводящих путей выполнили по традиционным методикам: Сельдингера и стилет-катетером. Всего произвели 329 холангиостомии (316 по методике Сельдингера и 13 стилет-катетером) и 45 холецистостомий (30 по методике Сельдингера и 15 стилет-катетером).
882 больным, составившим 2-ю группу, холецистостомию и холангиостомию выполняли с помощью разработанного «устройства для дренирования полостных образований», представляющего собой длинную иглу, имеющую поперечный срез, лазерные метки на дистальном конце и спиральные нарезки на мандрене, с надетым на нее катетером. Дистальный конец иглы остается свободным. Устройство снабжено упорными пластинами и ограничительным тросиком для облегчения введения дренажа (рис. 1).
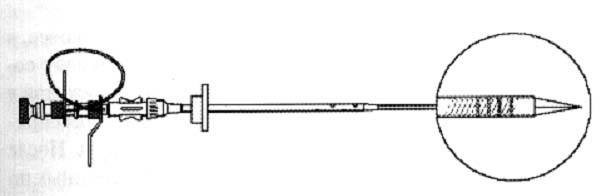
|
|
Рис. 1 Устройство для дренировния полостных образований |
Основное отличие предложенной методики заключается в том, что пункция желчных путей проводится свободным участком иглы, а катетер при этом остается снаружи (рис. 2). После попадания в желчный проток или пузырь катетер вводят по игле и проводнику, которые затем удаляют из просвета катетера. Таким образом, с помощью предложенной методики удается обеспечить высокую точность выполнения пункции и избежать множества возвратно-поступательных движений.
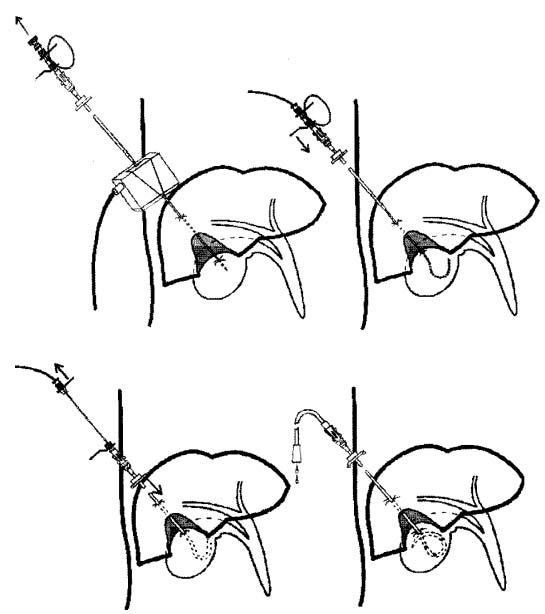
|
|
Рис. 2, Дренирование желчного пузыря с помощью «устройства для дренирования полостных образований». А, Б, В, Г,- последовательность выполнения предложенной методики. |
По данной методике выполнили 1087 вмешательств (918 холангиостомий и 169 холецистостомий).
Среди больных 1-й группы были 161 мужчина, и 164 женщины, среди больных 2-й группы - 457 мужчин и 425 женщин.
У 68,9% больных 1-й группы и 67,7% (р > 0,05) больных 2-й группы желтуха была обусловлена злокачественными опухолями гепатопанкреатодуоденальной зоны и метастазами опухолей другой локализации.
Средний возраст больных 1-й группы составил 61,1±11,8 года, 2-й группы - 64,4±11,0 года (р > 0,05).
Длительность желтухи на момент поступления колебалась от 2 до 141 сут. У 728(60,3%) больных длительность желтухи была более 2 нед. Средняя продолжительность желтухи до дренирования в 1-й группе больных составила 28,1±21,4 дня, во 2-й-21,9±19,1 дня (р>0,05).
Концентрация общего билирубина сыворотки крови была от 48,0 до 819,0 мкмоль/л. У больных 1-й группы средний уровень билирубина составил 229,3± 14,5 мкмоль/л, у больных 2-й группы - 223±12,5 мкмоль/л (р>0,05).
Клиническая картина гнойного холангита отмечена у 62 больных 1-й группы и у 129 больных 2-й группы (р>0,05).
Таким образом, по возрасту больных, этиологии и длительности желтухи, уровню билирубинемии и характеру сопутствующих заболеваний не было достоверных различий между изучаемыми группами больных, что позволило сравнить полученные результаты.
При оценке эффективности применения чрескожных чреспеченочных желчеотводящих вмешательств мы принимали во внимание частоту удач и неудач при их выполнении, количество и тяжесть осложнений, уровень летальности, связанной с осложнениями.
РезультатыС помощью традиционных методик чрескожного дренирования успешно катетеризировать внутрипеченочные желчные протоки удалось в 305 (92,7%) вмешательствах. При использовании рентгеноскопического контроля холангиостомия была успешной в 169 (92,3%) наблюдениях из 183, при ультразвуковом и рентгеноскопическом контроле - в 157 (96,3%) из 163 вмешательств. Успешно катетеризировать желчный пузырь удалось в 44 (97,7%) из 45 вмешательств.
Катетеризировать желчные протоки не удалось 24 (7,3%) раза у 21 больного. В 16 (66,6%) наблюдениях буж и катетер по проводнику не удалось провести через уплотненные стенки внутрипеченочных желчных протоков. Выраженная извитость внутрипеченочных протоков послужила причиной неудач у 4 больных, беспокойное поведение больного (вследствие тяжелого общего состояния и неадекватной аналгезии) - у 3, категоричное требование прекратить вмешательство тотчас после прокола капсулы печени высказал 1 больной.
Катетеризировать желчный пузырь не удалось у 1 (2,2%) больного. Вмешательство выполняли по методике Сельдингера под ультразвуковым и рентгеноскопическим контролем. Из-за беспокойного поведения больной была перфорирована противоположная стенка желчного пузыря. Больная была оперирована.
После желчеотводящих вмешательств, выполненных по традиционным методикам дренирования, возникло 65 (17,3%) осложнений у 61 больного. После холангиостомий наблюдали 56 (16,9%) осложнений, после холецистостомий – 9 (20,4%).
Наиболее частыми осложнениями были желчеистечение в брюшную полость (8,3%), дислокация дренажа (7,5%), кровотечение (5,1%), перитонит (3,7%).
Легких осложнений, не приведших к значительному ухудшению состояния и не потребовавших выполнения оперативного вмешательства или проведения интенсивной терапии, было 21(5,6%). Тяжелых осложнений, приведших к значительному ухудшению состояния больного или потребовавших выполнения оперативного вмешательства или проведения интенсивной терапии, было 44 (11,8%). Частота тяжелых осложнений при холангиостомии по методу Сельдингера под рентгеноскопическим контролем составила 13,3%, при холангиостомии по методу Сельдингера под ультразвуковым и рентгеноскопическим контролем - 8,8%, при холангиостомии стилет-катетером под ультразвуковым и рентгеноскопическим контролем - 15,4%, при холецистостомии по методу Сельдингера под ультразвуковым и рентгеноскопическим контролем - 13,8%, при холецистостомии стилет-катетером под ультразвуковым и рентгеноскопическим контролем - 14,3%.
Основными причинами 65 осложнений, развившихся после чрескожного дренирования желчевыводящих путей с помощью традиционных методик были: несовершенство применяемых методик и инструментов (выполнение вмешательства под рентгеноскопическим контролем, бужирование пункционного канала) –26 (40,0%), технические трудности при проведения дренирования (выраженная извитость внутрипеченочных желчных протоков, уплотнение их стенок, уплотнение паренхимы печени, неглубокое введение дренажа в желчные протоки, беспокойное поведение больного) –13 (20%), миграция дренажа в послеоперационном периоде – 18 (27,7%), прочие – 8 (12,3%).
В связи с развившимися осложнениями 37 (11,4%) больных были оперированы. Большинство операций было направлено на ушивание повреждений различных органов и дренирование желчевыводящих путей.
В результате осложнений умерли 29 (8,9%) человек, в том числе 21 - после операций, выполненных по поводу осложнений. Причинами летальных исходов послужили: перитонит (12), кровотечение (4), прогрессирование печеночно-почечной недостаточности (5), 8 человек умерли без операции. У 6 больных смерть наступила в результате кровотечения, у 1 - вследствие острого панкреатита, у 1 - сепсиса.
С помощью разработанной методики дренирования катетеризировать внутрипеченочные желчные протоки удалось при 902 (98,2%) вмешательствах, желчный пузырь при всех 169 (100%) вмешательствах. Использование разработанных методик и инструментов позволило значительно снизить число неудовлетворительных результатов, однако катетеризировать желчевыводящие пути не удалось у 16(1,7%) больных. Все неудачи отмечены при выполнении холангиостомии.
Неудачи катетеризации билиарной системы в 8 наблюдениях мы объясняем недостатком опыта и инструментального оснащения. Выраженная извитость внутрипеченочных протоков или уплотнение их стенок послужили причиной неудач у 6 больных, беспокойное поведение (вследствие тяжелого общего состояния и неадекватной аналгезии) - у 1, недостаточная дилатация внутрипеченочных желчных протоков - у 1 больного.
После 1087 желчеотводящих вмешательств, успешно выполненных по разработанной методике, возникло 74 (6,9%) осложнения: после холангиостомии – 61 (6,6%), после холецистостомии – 13 (7,6%); легких – 44 (4,1%), тяжелых – 24 (2,2%). При холангиостомии частота тяжелых осложнений составила - 2,6%, при холецистостомии - 4,1%.
Наиболее частым осложнением была дислокация дренажа, которая имела место после 47(4,4%) вмешательств. Все дислокации произошли при наружном желчеотведении по холангиостоме. Желчеистечение в брюшную полость наблюдали после 21 (1,9%) процедуры. Причинами желчеистечения были дислокация дренажа (16 больных), повреждение печени и стенки внутрипеченочного желчного протока при введении дренажа - (5).
Перитонит наблюдали после 11 (1,0%) желчеотводящих вмешательств. Единственной причиной развития желчного перитонита было желчеистечение в брюшную полость.
Кровотечение в брюшную развилось у 7 (0,6%) больных. Кровотечения возникли вследствие повреждения правой долевой ветви собственно печеночной артерии (1 больной), травмы вен печени во время пункции и дренирования желчных протоков (4), дислокации дренажа (2).
В связи с осложнениями, развившимися после выполнения чрескожных вмешательств по разработанной методике, было оперировано 14 (1,3%) больных.
В результате осложнений умерли 12 (1,1%) человек, в том числе после операций, выполненых по поводу осложнений 9 больных. Причинами летальных исходов у них были перитонит (4), кровотечение (3), прогрессирование печеночно-почечной недостаточности (2). После рентгенохирургических вмешательств, выполненных по поводу желчного плеврита и абсцесса брюшной полости, умерли 2 больных. Без операции умер 1 человек в результате внутрибрюшного кровотечения.
ОбсуждениеДля временной декомпрессии желчеотводящих путей или в качестве окончательного лечебного вмешательства больным с длительной и интенсивной механической желтухой часто выполняют чрескожное желчеотведение.
Дренирование билиарного тракта производят двухмоментно - по методике Сельдингера или одномоментно стилет-катетером.
Оба метода имеют как достоинства, так и существенные недостатки. При дренировании по методике Сельдингера это прежде всего необходимость выполнения как минимум двух пункций желчных протоков (иглой Chiba и затем более толстой иглой), что увеличивает риск кровотечения и желчеистечения в брюшную полость. Во время манипуляции неоднократно возникает угроза подтекания желчи в брюшную полость из-за несоответствия диаметра пункционного канала и находящегося в нем проводника (его диаметр меньше). Угроза желчеистечения возрастает при бужировании пункционного канала. При гнойном холангите возвратно-поступательные движения иглы и бужей приводят к инфицированию пункционного канала. Кроме того, выполнение двухмоментного дренирования требует множества дорогостоящих инструментов (игла Chiba, игла Lunderquist, J-проводник, L-проводник, набор дилататоров и пр.) и сопровождается большой лучевой нагрузкой на пациента и медицинский персонал.
Другая методика - одноэтапное дренирование с помощью полиэтиленовых игл или стилет-катетера - упрощает процедуру и снижает риск разрыва печени за счет замены ригидной иглы на гибкий тонкостенный катетер-оболочку. Однако катетер-оболочка, имеющий небольшой просвет, мало пригоден для наружного желчеотведения, требуется его замена на катетер большего диаметра. А это ведет к необходимости бужирования пункционного канала, выполнению большого количества возвратно-поступательных движений и возрастанию риска инфицирования и подтекания желчи в брюшную полость. Увеличение диаметра стилет-катетера приводит к снижению точности выполнения манипуляции, обуславливает невозможность коррекции направления пункции в процессе манипуляции и делает вмешательство более травматичным.
Частота неудач катетеризации билиарного тракта (7,3%), а также количество тяжелых осложнений (11,8%), отмеченных нами при использовании традиционных методик, согласуются с данными литературы. Наиболее частой причиной неудач (66,6%) были недостатки применяемых методик и инструментария: из-за недостаточной ультразвуковой визуализации игл не удавалось выполнить пункцию желчных протоков в оптимальном месте, а при наличии плотных стенок желчных протоков отмечались трудности проведения бужей и катетера, возникали их боковые изгибы, что увеличивало травматичность вмешательства.
При выполнении чрескожных пункций с помощью разработанного устройства мы отметили хорошую ультразвуковую визуализацию иглы во время пункции (рис. 3), что объясняется наличием поперечного среза дистального конца иглы, лазерных меток и нарезок на мандрене. Кроме того, применение иглы с перпендикулярным срезом дистального конца значительно облегчало введение проводника во внутрипеченочный желчный проток. Это можно объяснить тем, что ориентация иглы, имеющей поперечный срез дистального конца, не влияет на введение проводника в протоки. Тогда как определенная ориентация дистального конца иглы, имеющей косой срез, может затруднить введение проводника в дистальном направлении. Разработанная игла теряла колющую способность после удаления из ее просвета мандрена. В результате мы не наблюдали случайных проколов противоположной стенки желчного пузыря и желчных протоков. Введение дренажа по жесткой игле позволяло избежать боковых изгибов, а наличие ограничительного тросика - иметь представление о положении дистального конца дренажа даже без применения рентгеноскопического контроля. В итоге частота неудач по сравнению с холангиостомией, выполненой по методике Сельдингера (6,3%) снизилась в 3,5 раза (р < 0,05). По сравнению с дренированием стилет-катетером (30,7%) снижение было более выраженным (в 9,8 раза), однако недостоверным (р > 0,05) в связи с небольшим количеством наблюдений.

|
|
Рис.З. Ультразвуковые томограммы в момент пункции желчного пузыря (А) и во время удаления мандрена (Б, В). Выявляется яркое свечение дистального конца иглы и мандрена. |
Основными причинами осложнений при применении традиционных методик дренирования были бужирование пункционного канала, а также дислокация дренажа, создающие условия для истечения крови и желчи в брюшную полость (рис. 4).

|
|
Рис. 4. Положение дренажа в паренхиме печени после бужирования пункционного канала (А) и без него (Б). |
При применении разработанного устройства мы вводили введение дренаж большого диаметра без предварительного бужирования пункционного канала, что сохраняло герметичность последнего. В результате отметили снижение частоты осложнений более чем в 2,5 раза (р<0,05), в том числе тяжелых в 5 раз (р<0,001).
При сравнении с частотой тяжелых осложнений при традиционных методиках дренирования билиарного тракта достоверные различия были получены между холангиостомией по разработанной методике и холангиостомией по методике Сельдингера, выполняемой как под сочетанным контролем 8,8%, р<0,05), так и под рентгеноскопическим контролем 13,3%, р<0,001). Достоверная разница имелась также между холецистостомией по разработанной методике и холецистостомией по методике Сельдингера под рентгеноскопическим контролем (13,8%, р<0,001).
При применении разработанной методики дренирования по сравнению с традиционными методиками реже (р<0,05) встречались кровотечения и желчеистечения в брюшную полость и перитонит. Наиболее частым осложнением оставалась дислокация дренажа, что было связано с применением прямых нефиксирующихся катетеров для катетеризации желчных протоков.
Количество операций, выполненных в связи с развившимися осложнениями, снизилось в 3,5 раза. (р<0,05) по сравнению с соответствующим показателем при традиционных методиках.
Таким образом, анализ результатов использования предложенного инструмента и методики катетеризации желчевыводящих путей позволил нам выявить следующие их преимущества:
- простоту выполнения процедуры;
- хорошую ультразвуковую визуализацию кончика иглы, обеспечивающую хорошую контролируемость пункции на всех этапах;
- более легкое введение проводника в желчные протоки, что объясняется поперечным срезом иглы;
- потерю колющей способности разработанной иглы после удаления мандрена из ее просвета, в результате чего не происходит травметизации противополж-ной стенки желчного протока или желчного пузыря;
- возможность избежать боковых изгибов при введении дренажа, по жесткой игле, что предохраняет от излишней травматизации печени;
- отсутствие необходимости бужирования пункционого канала, что сохраняет его герметичность.
Эти преимущества подтверждены результатами сравнительного анализа применения различных способов катетеризации билиарного тракта: при применении разработанной методики отмечено достоверно меньшее количество неудачных попыток катетеризации билиарной системы, осложнений (в том числе тяжелых), операций, выполняемых по поводу осложнений, а также летальных исходов вследствие осложнений чрескожных чреспеченочных вмешательств.
Список литературы
1. Арбер А.Л. Чрескожная чреспеченочная холангиосто-мия при механической желтухе //Хирургия. 1988. № 1.С.7-10.
2. Барыков В.Н. Диагностика и хирургическое лечение опухолей панкреатодуоденальной зоны // Хирургия. 2000. № 10. С. 20 - 23.
3. Борисов А.Е., Борисова Н.А., Верховский B.C. Эндобилиарные вмешательства в лечении механической желтухи. С-Петербург: Эскулап. 1997. 152 с.
4. Борисова Н.А. Чрескожные эндобилиарные вмешательства в лечении механической желтухи. Автореферат дис. ... д-ра мед.наук. С-Петербург, 1996.
5. Гаврилин А.В., Федоров В.Д., Вишневский В.А. и др. Чрескожные вмешательства на желчных путях под контролем УЗИ // Интервенционные методы диагностики и лечения заболеваний органов грудной и брюшной полости под контролем ультразвукового сканирования. Тезисы международной научно-практической конференции. Пенза. 1997. С.25 - 26.
6. Долгушин Б.И., Патютко Ю.И. Рентгеноэндобили-арные вмешательства в диагностике и лечении больных с опухолями гепатопанкреатодуоденальной зоны, осложненных механической желтухой // Материалы 1 съезда онкологов стран СНГ. М. 1996. С. 336.
7. Ившин В.Г. Устройство для чрескожного дренирования полостных образований. // Хирургия. 1998. № 8. С. 49 - 50.
8. Капранов С.А. Чрескожная чреспеченочная эндобилиарная диагностика и лечение механической желтухи. Дис. ... д-ра. мед. наук. М., 1993. 325 с.
9. Коримое Ш.И., Ахмедов P.M. Эндобилиарные вмешательства в диагностике и лечении больных с механической желтухой. Ташкент, 1994.239 с.
10 Касумьян С.А., Алибегов Р.А., Бельков А.В., Бескосый А.А. Хирургическое лечение рака поджелудочной железы и периампулярной зоны // Анналы хирур. гепатол. 2001. Т. 6, №1. С. 81-87.
11. Патютко Ю.И., Котельников А.Г. Рак поджелудочной железы: диагностика и хирургическое лечение на современном этапе // Анналы хирур. гепатол. 1998. Т. 3. № 1.С.96-III. 12. Сейсембаев М.А., Доскалиев Ж.А., Рахметов Н.Р., Наржанов Б.А. Этапное лечение механической желтухи неопухолевого генеза // Современные проблемы хирургической гепатологии // Анналы хирур. гепатол. (приложение). Матер, 4-й конференции хирургов гепатологов. Тула, 1996. Т. 1. С. III.
13. Федоров В.Д., Вишневский В.А., Кубышкин В.А. и соавт. Хирургическое лечение рака общего печеночного протока // Кремлевская медицина. 2000. № 2.
14. Gazzaniga G.M., Faggioni A., Bondanw G. et al. Percutaneous transhepatic biliary drainage-twelve years experience // Hepatogastroenterology. 1991,38.2,154-159.
15. Johnson D., Stafford, Mueller P.R. et. al. Percutaneous cholecystostomy: A review. // Intervent. Radiol. 1996. V. 11(1). P. 1-8.
16. Larssen T.B., СцМт J.H., Jensen D. et al. Ultrasonically and fluoroscopically guided therapeutic percutaneous catheter drainage of the Gallbladder // Gastrointest. Radiol., 1988, 13: 37 - 40.
17. Sawada S., Hirooka Т. Biliary intervention in Japan // Seminars in interv. radiology. 1993, 10: 1,35-48.
18. Stipa F, G Lucandri, M Cavallini et al. Treatment of Periampullary Neoplams: Personal Experiencs and Review of the Literature// Анналы хирур. гепатол. 2001. T 6, №1. С. 69-80.
Тульский центр хирургии печени, желчных путей и поджелудочной железы
V.G. lvshin. 0.D. Lukichev. I.I. Makarov. G.A. Starchenko, A.U. Yakunin. I.V Malafeev
Comparison of percutaneous biliary drainage procedures in patients with obstructive jandice.
1207 patient with obstructive jaundice due variety of diseases underwent percutaneous ultrasound and roentgen guided cholecisto- or cholangiostomy as a first step therapy. In the series, there were performed 374 routine procedures using a Seldinger technique or a stylet catheter and 1087 procedures using an originally developed technique. Routine cholangiostomy was unsuccessful 24(7.3%) times in 21 patients and routine cholangiostomy failed in 1(2.2%) case. The drainage procedures were complicated in 65 cases (17.3%) including 44(11.8%) severe complication. 37(1 1.4%) patients required surgery. 29(8.9%) patients died because of complication.
Biliary drainage using originally developed technique failed in 16(1.7%) patients 1089 successful original drainage procedures were followed by 74(6.9%) complication including 14(1.3%) severe. 14(1.3%) patients required surgery. 12(1.1%) patients died because of complications.
Tula Center of Surgery of the Liver Bile Ducts, and Pancreas.
