Лечение детского церебрального паралича, мышечных и фасциальных контрактур
В основе многих заболеваний опорно-двигательного аппарата (детский церебральный паралич, врожденная косолапость, врожденная мышечная кривошея, последствия травматических и воспалительных поражений, родовой травматический плечевой плексит, сколиоз, мышечно-тонические синдромы при остеохондрозе, синдром мышечно-фасциальных болей и др.) лежит формирование мышечных и фасциальных контрактур. Механизм образования контрактур состоит в ишемическом повреждении мышцы с последующим рубцовым перерождением.В лечении контрактур применяют оперативное лечение – подкожная миотомия (закрытая теномиотомия, поэтапная фибротомия). При этом папьпаторно определяют рубцовые тяжи в мышцах, колюще-режущим инструментом (скальпелем, тенотомом, микрофибриллотомом) осуществляют прокол кожи, других образований до мышцы и производят пересечение рубца в поперечном направлении.
Применявшиеся ранее закрытые методы лечения (из точечного прокола кожи) имеют ряд недостатков: определение места воздействия осуществляется субъективно – по пальпаторному определению точек максимальной болезненности. Проведение скальпеля до мышцы проводится вслепую, что может приводить к ранению кровеносных сосудов и образованию гематом. Полнота пересечения патологически измененного участка мышцы определяется субъективно, объективные методы контроля за пересечением рубцов в мышце или рубцовых изменений фасции не применяются. Это, с одной стороны, не гарантирует полноты выполнения манипуляции, что ведет к необходимости повторных вмешательств, а с другой стороны - к травмированию окружающих неизмененных тканей, что увеличивает размеры послеоперационной гематомы.
С целью повышения эффективности, снижения риска развития осложнений, снижения частоты рецидивов контрактуры при выполнении подкожной миотомии нами усовершенствованы инструменты и методика выполнения операции.
Для выполнения подкожной миотомии нами предложен оригинальный режущий инструмент( патент на полезную модель RU 98110 U1 ).
Основным отличием является наличие ультразвуковых меток на рабочем конце режущего инструмента (Рис 1). Ультразвуковые метки выполняются в виде углублений различной формы. Вокруг углублений могут выполняться возвышения. Наличие углублений и возвышений обеспечивает наличие участка поверхности режущей части инструмента, перпендикулярно расположенного к направлению распространения ультразвукового луча в тканях, независимо от угла наклона рабочей части инструмента к ультразвуковому лучу.
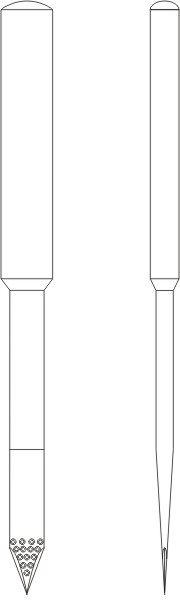
Рис. 1
Перпендикулярно расположенный участок поверхности приводит к отражению ультразвукового луча в сторону ультразвукового датчика (Рис.2) и, следовательно, к усилению свечения изображения рабочей части инструмента на экране ультразвукового монитора.
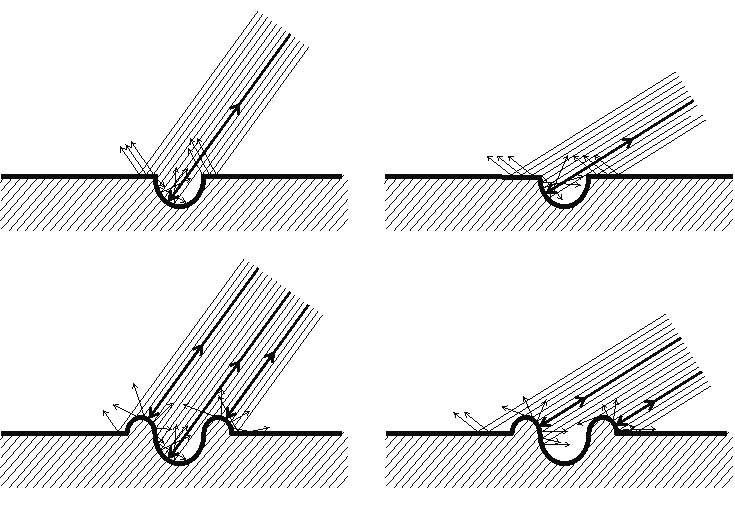
Рис. 2
Усовершенствованная методика заключается в следующем. В положении больного лежа выполняют пальпацию и ультразвуковое сканирование мышц. Пациент сообщает где он чувствует максимальную боль, в этой точке визуально оценивают протяженность и объем рубцовой ткани в мышце. С помощью ультразвукового сканирования выбирают наиболее безопасный участок мышцы или фасции. После проведения местного или общего обезболивания режущим инструментом производят прокол кожи, подкожной жировой клетчатки и мышечной ткани до попадания в патологически измененную ткань. При этом введение режущего инструмента до патологически измененного участка мышцы или фасции проводят по наклонной, что облегчает пальпаторный или ультразвуковой контроль. Глубину проникновения и точность попадания инструмента в патологический очаг также контролируют пальпаторно или с помощью ультразвукового сканирования. Не изменяя угла введения режущего инструмента, рабочей его частью под пальпаторным или ультразвуковым контролем производят пересечение рубца в мышце или рубцово-измененного участка фасции (Рис.3). Режущий инструмент удаляют. В течение некоторого времени продолжают ультразвуковой контроль за областью манипуляции. При появлении гематомы возможно выполнение ее пункции и аспирации под контролем ультразвука.
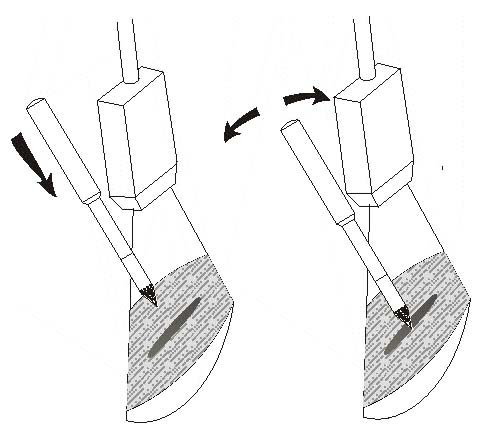
Рис. 3
Таким образом, введение режущего инструмента по наклонной, рассечение рубца в косом сечении, постоянный пальпаторный и ультразвуковой контроль позволяют выполнить вмешательство на наиболее безопасном участке мышцы или фасции, избежать травмирования клинически значимых кровеносных сосудов и неизмененных тканей, выявить и устранить развившееся осложнение.
|
Video
|
|
малоинвазивные операции при ДЦП |
Выполнение подкожного рассечения рубцово-изменных участков мышц по предложенной методике приводит к уменьшению болевого синдрома и увеличению объема движений в пораженном сегменте опорно-двигального аппарата (см. видео - ребенок с детским церебральным параличом (ДЦП) до и после оперативного лечения).
|
Video |
Video |
|
ребенок с детским церебральным параличом (ДЦП) до операции
|
ребенок с детским церебральным параличом (ДЦП) через 8 месяцев после первой операции
|
|
Video |
Video |
|
ребенок с детским церебральным параличом (ДЦП) через полтора месяца после второй операции
|
ребенок с детским церебральным параличом (ДЦП) через три с половиной месяца после второй операции
|
|
Video |
Video |
|
ребенок с детским церебральным параличом (ДЦП) через три месяца после третьей операции (наклейка 3 мм на правой подошве)
|
ребенок с детским церебральным параличом (ДЦП) через три месяца после третьей операции
|
|
Video |
Video |
|
ребенок с детским церебральным параличом (ДЦП) до операции
|
тот же ребенок с детским церебральным параличом (ДЦП) после операции
|
|
Video |
Video |
|
ребенок с детским церебральным параличом (ДЦП) до операции
|
тот же ребенок с детским церебральным параличом (ДЦП) через 19 дней после первой операции (15 миотомий)
|
|
Video |
|
|
тот же ребенок с детским церебральным параличом (ДЦП) после двух операций
|
|
|
Video
|
Video
|
|
ребенок с детским церебральным параличом (ДЦП) до операции |
тот же ребенок через месяц после операции |
Рекомендации по примениения малоинвазивных операций приведены в журале "ЖИЗНЬ С ДЦП. Пробемы и решения." № 4 2010 г. стр. 12-14
МИНИМАЛЬНО ИНВАЗИВНЫЕ ОПЕРАЦИИ НА МЫШЦАХ У ДЕТЕЙ С ДЦП. ОПЫТ ПЯТИЛЕТНЕГО ПРИМЕНЕНИЯ, ВЕСТНИК НОВЫХ МЕДИЦИНСКИХ ТЕХНОЛОГИЙ - 2016 - N 2 Электронный журнал.
